
lic Sandra Mika
Absolwentka Wyższej Szkoły Informatyki i Zarządzania w Rzeszowie na kierunku Dietetyka o specjalnościach: poradnictwo dietetyczne oraz dietetyka sportowa. Studia ukończyła otrzymując tytuł Absolwenta Roku.Obecnie Studentka studiów II stopnia na kierunku Dietetyka na Uniwersytecie Rzeszowskim. Jej zainteresowania naukowe koncentrują się wokół dietoterapii w zaburzeniach układu sercowo-naczyniowego. Pasjonatka propagowania wiedzy o żywności wysokiej jakości.
Choroba Alzheimera z dietetycznego punktu widzenia
Zacznijmy od podstaw – czym jest choroba Alzheimera? Jakie są szanse, że dotknie nas lub kogoś z naszego otoczenia? Czy mamy wpływ na jej rozwój?
Choroba Alzheimera
- jest zwyrodnieniową, nieuleczalną i postępującą chorobą ośrodkowego układu nerwowego,
- jest jedną z neurodegeneracyjnych chorób dotykających głównie osoby starsze (po 65 roku życia) ALE! wystąpić może także dużo, dużo wcześniej,
- może rozwijać się w ukryciu nawet przez 20 lat przed pierwszymi objawami funkcji poznawczych oraz ubytkiem neuronów,
- pacjenci z chorobą Alzheimera stopniowo tracą funkcje poznawcze, aż do schyłku końcowej fazy choroby, charakteryzującej się całkowitą utratą kontroli nad funkcjami organizmu.
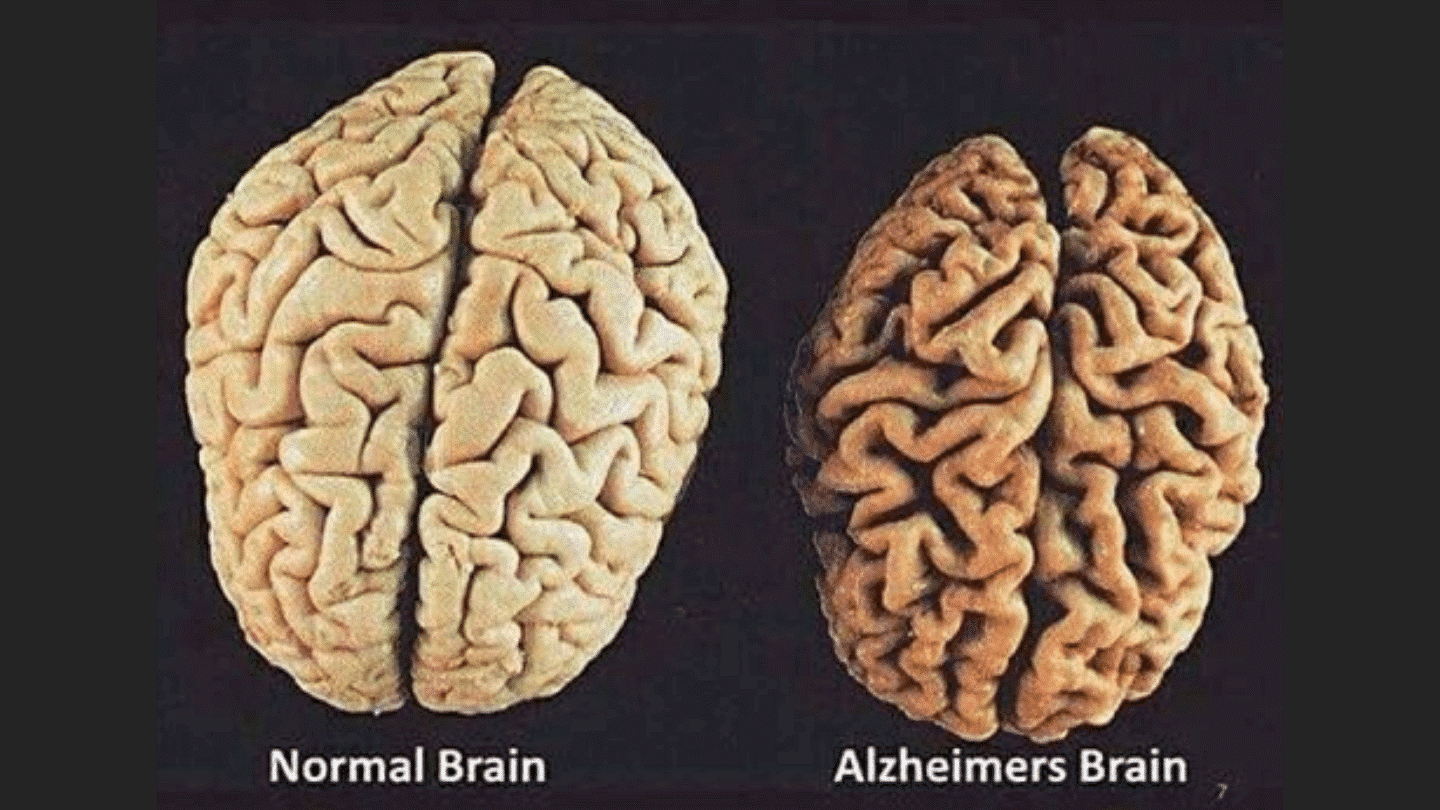
Porównanie zdrowego mózgu o prawidłowej budowie do mózgu osoby chorej
Jak powstaje choroba Alzheimera?
Choroba Alzheimera jest procesem, w którym dochodzi do patologii odkładania się białka amyloidowego w mózgu. Innymi znaczącymi zmianami, które przyczyniają się do powstawania choroby, są kwasochłonne ciałka Hirano, które zawierają aktynę i zwyrodnienie ziarnisto- wodniczkowe. Zmiany te prowadzą do obumarcia neuronów, co prowadzi do zaniku połączeń międzyneuronalnych, na skutek czego poziom substancji przekaźnikowych (głównie acetylocholiny) znacznie spada. Acetylocholina odgrywa podstawową rolę w procesach pamięci.
Choroba Alzheimera może także powstać na skutek zaburzeń ukrwienia OUN – tzw. otępienie naczyniopochodne.
Zaburzenia ukrwienia OUN, które mogą wpływać na powstanie choroby Alzheimera:
- zawał mózgu,
- zaburzenia rytmu serca,
- nadciśnienie tętnicze,
- zmiany miażdżycowe tętnic doprowadzających krew do mózgu,
- krwotoki śródmózgowe lub podpajęczynówkowe,
- zapalenie tętnic.
Obecność zmian naczyniowych u chorych z chorobą Alzheimera przyspiesza postęp choroby.
Objawy choroby Alzheimera
Początkowe zaburzenia pamięci:
- trudności w przyswajaniu nowych faktów,
- trudności w formułowaniu myśli i w doborze słów,
- unikanie kontaktu z innymi osobami.
Stopniowe zaburzenia funkcji poznawczych:
- brak zdolności planowania,
- zaburzenia orientacji w przestrzeni (osoba chora zapomina gdzie się znajduje),
- zaburzenia mowy,
- agresja, pobudzenie.
Spore otępienie:
- brak kontroli nad zwieraczami,
- utrata świadomości (osoba chora traci kontakt z otoczeniem).
Przechodząc do kwestii dietetycznych…

W leczeniu choroby Alzheimera odpowiedni sposób żywienia jest bardzo ważnym elementem zapobiegającym oraz wspomagającym leczenie tych chorób. Zbilansowana dieta zwiększa skuteczność działania stosowanych leków oraz zapewnia utrzymanie odpowiedniej masy ciała i stanu odżywienia organizmu, dzięki czemu może zwolnić i złagodzić przebieg choroby.
Dieta osób chorujących na chorobę Alzheimera powinna być zgodna z zasadami racjonalnego odżywiania osób w starszym wieku. Powinno się dostarczać odpowiednią ilość energii, która jest niezbędna do utrzymania właściwej masy ciała i dobrego stanu zdrowia.
Badania wykazały pozytywny wpływ stosowania diety MIND – lepsze wyniki w testach poznawczych oraz mniejsze ryzyko rozwoju choroby Alzheimera.
Dysfagia w chorobie Alzheimera
I znowu zacznijmy od teorii…
Dysfagia – zaburzenie polegające na utrudnionym przechodzeniu pokarmu z jamy ustnej do przełyku (dysfagia górna) lub z przełyku do żołądka (dysfagia dolna).
Dysfagia jest:
- jednym z częstszych zaburzeń żywienia pojawiających się u osób chorych na Alzheimera w ostatnim stadium choroby,
- u osób z chorobą Alzheimera jest efektem uszkodzeń układu nerwowego spowodowanych procesem chorobowym,
- w chorobie Alzheimera najczęściej ma charakter rzekomoopuszkowy i występuje w późnym stadium choroby. U chorych stwierdza się między innymi trudności w samodzielnym jedzeniu, wydłużenie czasu spożywania posiłków, zaburzenia praksji ust, wydłużenie fazy ustnej połykania z zaleganiem pokarmów w jamie ustnej, częste nieproduktywne przełykanie, wypadanie pokarmu z ust, zaburzenia żucia.
Częstość występowania dysfagii w chorobie Alzheimera wynosi od 84 do 93%.
Objawy Dysfagii
- trudności w połykaniu pokarmów (nieefektywne połykanie),
- uczucie zalegania pokarmu w gardle,
- kaszel oraz krztuszenie się podczas połykania,
- nadmierny ślinotok z powodu niezdolności do przełknięcia śliny,
- cofanie się pokarmów i płynów przez nos,
- chrypka,
- zgaga,
- suchy kaszel.
Konieczne jest wykrycie początkowych objawów dysfagii i leczenie ich na jak najwcześniejszym etapie.
A jakie skutki niesie za sobą wystąpienie Dysfagii?
- zaburzenie jest bardzo nieprzyjemne i uciążliwe dla chorego,
- może prowadzić do niebezpiecznych powikłań: zakrztuszenia, niedożywienia i odwodnienia organizmu chorego, a nawet do zapalenia płuc i może być przyczyną zgonu,
- trudności w połykaniu prowadzą co stopniowego ograniczana jedzenia, co z kolei prowadzi do utraty masy ciała, odwodnienia oraz niedożywienia,
- bardzo ważny jest odpowiedni sposób przygotowywania posiłków oraz prawidłowa technika karmienia chorego.

Fizjologia
Stosuje się również metody restytucyjne, polegające na odtwarzaniu sensorycznych oraz nerwowomięśniowych podstaw dla połykania fizjologicznego.
Należy zwracać uwagę na odpowiednie ustawienie tułowia i głowy. Jeśli w przypadku nasilonej dysfagii nie następuje poprawa, to konieczne jest założenie zgłębnika żołądkowego lub PEG.
Wsparcie żywieniowe
Planując postępowanie dietetyczne, należy bazować na tzw. potrójnej adaptacji diety, polega ona na:
- dopasowaniu konsystencji do możliwości bezpiecznego połykania przez chorego,
- atrakcyjności wizualnej i sensorycznej,
- zapewnieniu wartości odżywczej zgodnej z aktualnym zapotrzebowaniem pacjenta.
Zaleca się stosowanie metod adaptacyjnych, takich jak: zmiana diety, konsystencji pokarmu, nawyków żywieniowych, stosowanie specjalnych łyżek i kubków. Zaleca się także unikanie pokarmów nasilających zaburzenia połykania, zagęszczanie i blendowanie pokarmów, podawanie kisieli czy stosowanie diet przemysłowych. Należy zwrócić uwagę na tworzenie się grudek, kożuchów powstających podczas gotowania.
Nie należy podawać pacjentowi mieszanych konsystencji, z których jedna stwarza ryzyko aspiracji, np.: potrawy polane sosem, rozwarstwiające się koktajle, zupy z dodatkami. Produkty/ potrawy powinny zostać zblendowane/ przetarte do uzyskania jednolitej tekstury, ewentualnie dodatkowo zagęszczone by dopasować je do odpowiedniej konsystencji.
[1] Morris MC, Tangney CC, Wang Y, Sacks FM, Bennett DA, Aggarwal NT. MIND diet associated with reduced incidence of Alzheimer’s disease. Alzheimers Dement. 2015 Sep;11(9):1007-14. doi: 10.1016/j.jalz.2014.11.009. Epub 2015 Feb 11. PMID: 25681666; PMCID: PMC4532650.
